
1. จาก “ได้ยินไม่ชัด” สู่ “นึกไม่ออก” — เมื่อเสียงค่อย ๆ เลือนหาย ความทรงจำก็อาจเลือนตาม
ในชีวิตประจำวัน เรามักได้ยินผู้สูงอายุพูดว่า “ช่วงนี้ฟังคนพูดไม่ค่อยชัด เหมือนเสียงอู้อี้” ขณะเดียวกัน คนในครอบครัวก็มักสังเกตว่า “ดูเหมือนความจำจะไม่ดีเหมือนเดิม”
สิ่งเหล่านี้ไม่ใช่เรื่องบังเอิญ งานวิจัยในช่วงหลายปีที่ผ่านมาแสดงให้เห็นว่า การเสื่อมของการได้ยินมีความสัมพันธ์ใกล้ชิดกับภาวะสมองเสื่อม ปัญหาการได้ยินจึงไม่ใช่เพียงเรื่องของหู แต่เป็น สัญญาณเตือนระยะแรกของการเปลี่ยนแปลงด้านการทำงานของสมองและความเสื่อมด้านการรับรู้ ผู้สูงอายุจำนวนมากเล่าว่า เมื่อเริ่มได้ยินไม่ชัด “แม้แต่เพลงเก่าที่เคยคุ้น ก็ฟังไม่เหมือนเดิม” บางท่านบอกว่า “แค่ทำนองขึ้นก็รู้ทันทีว่าเพลงอะไร แต่ตอนนี้ต้องตั้งใจฟังและพยายามนึกตาม” ตัวอย่างเช่น เพลงที่เคยฮัมตามได้ตั้งแต่ท่อนอินโทร วันนี้กลับต้องใช้เวลาในการนึกเนื้อร้อง
ในทางสมอง เสียงพูดและดนตรีไม่ได้เป็นเพียงสิ่งที่เรา “ได้ยิน” แต่เป็นสิ่งที่เชื่อมโยงกับ อารมณ์ ความทรงจำ และประสบการณ์ในชีวิต เมื่อการได้ยินเสื่อมลง ปริมาณเสียงที่ส่งเข้าสู่สมองจะลดลง สมองส่วนที่ทำหน้าที่แปลความหมายภาษาและเรียกคืนความทรงจำจึงถูกใช้งานน้อยลง หากปล่อยไว้นาน อาจเกิดการเสื่อมถอยของการทำงานได้
ข่าวดีคือ หากสามารถตรวจพบความบกพร่องทางการได้ยินตั้งแต่ระยะต้น และมีการดูแลอย่างเหมาะสม เช่น การใช้เครื่องช่วยฟังที่ปรับให้เหมาะกับระดับการได้ยิน, การฝึกฟื้นฟูการฟังและการเข้าใจคำพูด และการกระตุ้นสมองด้วยเสียงดนตรีหรือกิจกรรมการฟัง แนวทางเหล่านี้อาจช่วย ชะลอวงจรการเสื่อมจาก “ฟังไม่ชัด” ไปสู่ “นึกไม่ออก” และช่วยให้ผู้สูงอายุยังคงเชื่อมโยงกับผู้คนรอบตัวและความทรงจำที่มีคุณค่าได้ยาวนานขึ้น
2. หลักฐานเชิงระบาดวิทยา: ความเสี่ยงสมองเสื่อมเพิ่มขึ้นตามระดับการสูญเสียการได้ยินแบบ“dose–response”
งานวิจัยเชิงติดตามระยะยาวจากทีมของ ศ. Frank Lin แห่งมหาวิทยาลัย Johns Hopkins สหรัฐอเมริกา ได้ติดตามผู้สูงอายุ 639 คนที่ยังไม่มีภาวะสมองเสื่อมเป็นเวลานานถึง 12–18 ปี ผลการศึกษาพบว่า เมื่อเปรียบเทียบกับผู้ที่การได้ยินปกติ ความเสี่ยงในการเกิดภาวะสมองเสื่อมจะเพิ่มขึ้นตามระดับความรุนแรงของการสูญเสียการได้ยินอย่างชัดเจน ได้แก่
ความสัมพันธ์ลักษณะนี้เรียกว่า “dose–response effect” กล่าวคือ ยิ่งการได้ยินเสื่อมมาก ความเสี่ยงทางสมองก็ยิ่งเพิ่มขึ้น งานวิจัยชิ้นนี้ได้รับการอ้างอิงอย่างกว้างขวางโดย องค์การอนามัยโลก (WHO, 2019) และรายงาน Lancet Commission on Dementia Prevention ในฐานะหลักฐานสำคัญด้านการป้องกันภาวะสมองเสื่อม
นอกจากความเสี่ยงเชิงสถิติแล้ว การสูญเสียการได้ยินยังส่งผลต่อ โครงสร้างและการทำงานของสมองโดยตรง ผู้ที่มีปัญหาการได้ยินพบว่าปริมาตรเนื้อสมองสีเทาในบริเวณ กลีบขมับ (temporal lobe) และ ฮิปโปแคมปัส (hippocampus) ซึ่งเกี่ยวข้องกับการเข้าใจภาษาและความจำ ลดลงอย่างมีนัยสำคัญ สะท้อนหลักการที่เรียกว่า “ใช้ก็อยู่ ไม่ใช้ก็เสื่อม” (use-it-or-lose-it)
กล่าวง่าย ๆ คือ เมื่อสมองได้รับเสียงน้อยลงเป็นเวลานาน สมองส่วนที่เกี่ยวข้องกับการฟังและความจำก็ถูกใช้งานน้อยลงตามไปด้วย ในกลุ่มประชากรเอเชีย โดยเฉพาะในไต้หวัน ผลการศึกษาก็ให้ภาพที่สอดคล้องกัน
ปี 2017 ทีมจาก มหาวิทยาลัยแพทยศาสตร์หม่าไจ๋ ใช้ฐานข้อมูลประกันสุขภาพแห่งชาติ ติดตามผู้สูงอายุกว่า 8,000 คนเป็นเวลา 10 ปี พบว่าผู้ที่มีการสูญเสียการได้ยินมีความเสี่ยงเกิดสมองเสื่อมสูงขึ้น หลังปรับปัจจัยร่วมแล้ว (HR 1.30; 95% CI 1.14–1.49)
ปี 2021 งานวิจัยจาก Taiwan Longitudinal Study on Aging (TLSA) ที่ติดตามยาวนาน 12 ปี พบว่าผู้มีความบกพร่องทางการได้ยินมีความเสี่ยงต่อการเสื่อมด้านการรู้คิดสูงขึ้น (aHR 1.16) และที่น่าสนใจคือ ผู้ที่ใช้เครื่องช่วยฟังมีแนวโน้มความเสี่ยงลดลง (aHR 0.82) แม้ยังไม่ถึงระดับนัยสำคัญทางสถิติ
ปี 2025 การศึกษาขนาดใหญ่กว่า 200,000 คนจากฐานข้อมูลประกันสุขภาพ ติดตาม 15 ปี พบว่าอุบัติการณ์สมองเสื่อมในกลุ่มที่มีการสูญเสียการได้ยินสูงกว่าชัดเจน (18.67% เทียบกับ 14.10%) และเริ่มมีอาการสมองเสื่อมในอายุที่น้อยกว่า
แม้แต่ในกรณี หูหนวกเฉียบพลัน งานของ Lin และคณะ (2020) ก็พบว่าความเสี่ยงสมองเสื่อมเพิ่มขึ้น 1.69 เท่า และพบสูงขึ้นเป็นพิเศษในเพศชาย ข้อมูลเหล่านี้สะท้อนอย่างชัดเจนว่า การสูญเสียการได้ยินไม่ใช่เพียง “ปัญหาการฟัง” แต่เป็นปัจจัยสำคัญที่เกี่ยวข้องกับสุขภาพสมองในระยะยาว การดูแลการได้ยินตั้งแต่ระยะต้นจึงอาจมีบทบาทในการชะลอการเสื่อมด้านการรับรู้เมื่ออายุมากขึ้น
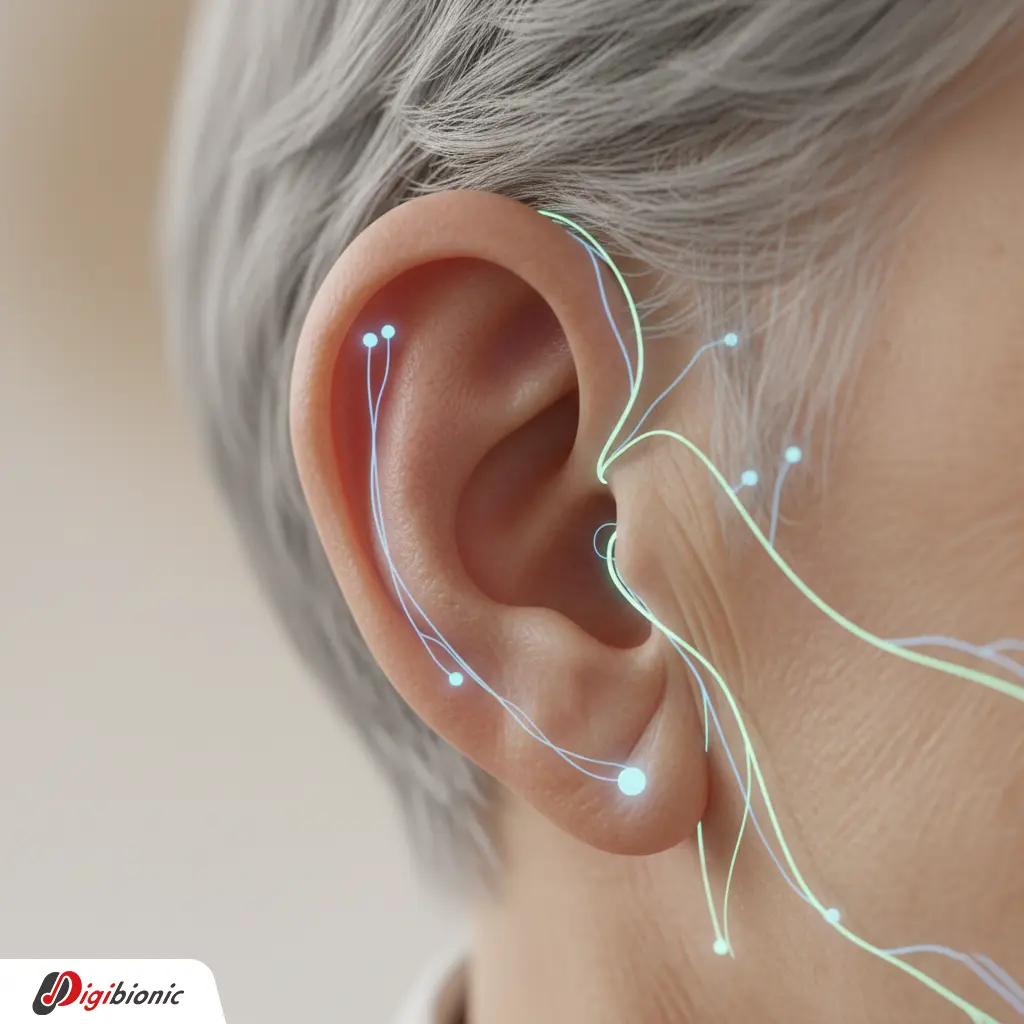
3. การได้ยินกับสมอง: กลไกประสาทของการเสื่อมด้านการรู้คิด
3.1 การขาดเสียงกับการปรับโครงสร้างของสมอง (Auditory Deprivation) การสูญเสียการได้ยินในระยะยาวสัมพันธ์กับการเปลี่ยนแปลงของสมองหลายบริเวณ โดยเฉพาะ คอร์เทกซ์การได้ยินในกลีบขมับ และเครือข่ายการเข้าใจภาษา การเปลี่ยนแปลงนี้ยังขยายไปถึง กลีบขมับด้านใน (รวมฮิปโปแคมปัส) ซึ่งเกี่ยวข้องกับความจำ และบริเวณ รอยต่อขมับ–ข้างขม่อม (Temporo-Parietal Junction) ซึ่งมีบทบาทต่อการรับรู้และความสนใจ
ข้อมูลภาพสมองขนาดใหญ่จาก UK Biobank พบว่าผู้ที่รายงานว่ามีปัญหาการได้ยิน มีปริมาตรของเนื้อสมองส่วนคอร์เทกซ์และบางโครงสร้างใต้คอร์เทกซ์ลดลงอย่างมีนัยสำคัญ งานวิจัยในช่วงหลังยังยืนยันว่า การสูญเสียการได้ยินสัมพันธ์กับ ความบางลงของคอร์เทกซ์สมอง และการลดลงของความซับซ้อนของรอยหยักสมอง และในวัยกลางคนถึงสูงอายุ ยังพบความเชื่อมโยงกับพยาธิสภาพจากการสะสมของ โปรตีน tau ซึ่งเกี่ยวข้องกับโรคสมองเสื่อม
อธิบายให้เห็นภาพง่าย ๆ คือ เมื่อสมองได้รับเสียงน้อยลงเป็นเวลานาน สมองส่วนที่เคยทำหน้าที่แปลเสียงและเชื่อมโยงกับความจำก็ถูกใช้งานลดลง คล้ายกล้ามเนื้อที่ไม่ค่อยได้ใช้งาน ย่อมอ่อนแรงลงตามเวลา
3.2 การย้ายทรัพยากรด้านการรู้คิด (Listening Effort / Cognitive Load) เมื่อการฟังและการเข้าใจคำพูดทำได้ยากขึ้น สมองจะต้อง ดึงทรัพยากรจากกลีบหน้าผากและเครือข่ายควบคุมความสนใจ มาช่วยชดเชย ทำให้ทรัพยากรที่ควรใช้กับความจำ การคิด หรือการตัดสินใจ ถูกแบ่งมาใช้กับ “การพยายามฟัง”
งานภาพสมองเชิงหน้าที่พบว่า ในสภาวะที่คำพูดฟังได้เพียงพอหรือมีเสียงรบกวน เช่น ร้านอาหารหรือการประชุมหลายคนพูดพร้อมกัน สมองส่วนกลีบหน้าผากจะทำงานมากขึ้น ขณะที่บางบริเวณด้านหลังของสมองกลับทำงานลดลง ในชีวิตจริง ผู้สูงอายุจำนวนมากอธิบายว่า “ฟังประชุมแค่ครึ่งชั่วโมงก็เหนื่อยมาก” หรือ “พอฟังไม่ชัด จะจำเรื่องที่คุยต่อไม่ได้” ซึ่งสะท้อนภาระทางสมอง (cognitive load) ที่เพิ่มขึ้นจากการฟังที่ยากขึ้น
3.3 การถอยห่างทางสังคมและการเพิ่มความเสี่ยงด้านอารมณ์–การรู้คิด การสูญเสียการได้ยินมักมาพร้อมกับ การหลีกเลี่ยงการเข้าสังคม และภาวะซึมเศร้า เช่น ไม่อยากร่วมวงสนทนา หรือเลือกอยู่เงียบ ๆ มากกว่าการสื่อสาร ซึ่งการแยกตัวทางสังคมนี้เองถูกยอมรับว่าเป็น ปัจจัยตัวกลางสำคัญของภาวะสมองเสื่อม
รายงาน Lancet Commission ระบุว่า หากสามารถจัดการปัจจัยเสี่ยงที่ปรับเปลี่ยนได้ 14 ประการ รวมถึงการสูญเสียการได้ยินและการแยกตัวทางสังคม อาจช่วยป้องกันหรือชะลอภาวะสมองเสื่อมได้ถึง ประมาณ 45% ของผู้ป่วยทั่วโลก โดยทั้งสองปัจจัยนี้ถูกจัดเป็นปัจจัยที่มีอิทธิพลสูงและสามารถแทรกแซงได้ในวัยกลางคนถึงสูงอายุ ย้ำถึงความสำคัญของการตรวจพบและดูแลตั้งแต่ระยะต้น
นัยทางคลินิก: การดูแลการได้ยินอาจช่วย “ชะลอ” การเสื่อมของการรู้คิด
หลักฐานเชิงคลินิกจากการทดลองแบบสุ่มมีกลุ่มควบคุมสนับสนุนบทบาทของการแทรกแซงด้านการได้ยินอย่างชัดเจน หนึ่งในการศึกษาที่สำคัญคือ ACHIEVE Trial (Aging and Cognitive Health Evaluation in Elders) นำโดยทีมของ Frank Lin แห่งมหาวิทยาลัย Johns Hopkins
การศึกษานี้เป็นการทดลองหลายศูนย์ในผู้สูงอายุอายุ 70–84 ปี เกือบ 1,000 คน ที่มีการสูญเสียการได้ยินระดับเล็กน้อยถึงปานกลาง แบ่งเป็นกลุ่มที่ได้รับ เครื่องช่วยฟังร่วมกับการฝึกการได้ยิน และกลุ่มควบคุมที่ได้รับเพียงการให้ความรู้ด้านสุขภาพ ติดตามผลเป็นเวลา 3 ปี
ผลการศึกษาพบว่า ในกลุ่มผู้ที่มีความเสี่ยงต่อโรคหัวใจและการเสื่อมด้านการรู้คิดสูง ผู้ที่ได้รับการดูแลด้านการได้ยินมีอัตราการถดถอยของการรู้คิดโดยรวม ช้าลงประมาณ 48% เมื่อเทียบกับกลุ่มควบคุม ขณะที่กลุ่มความเสี่ยงต่ำไม่พบความแตกต่างชัดเจน
ผลลัพธ์นี้ชี้ให้เห็นว่า การใช้เครื่องช่วยฟังและการฟื้นฟูการได้ยินตั้งแต่ระยะต้น สามารถมีบทบาทสำคัญในการชะลอการเสื่อมด้านการรับรู้ในประชากรกลุ่มเสี่ยงสูง และคงความสามารถในการเข้าใจภาษาและการมีปฏิสัมพันธ์ทางสังคม ส่งผลให้การเสื่อมของสมองเกิดช้าลง
4. กลยุทธ์การแทรกแซง: การฟื้นคืนการได้ยินช่วยชะลอสมองเสื่อมได้หรือไม่?
4.1 เครื่องช่วยฟังและประสาทหูเทียม งานวิจัยจำนวนมากพบว่า ผู้ที่ใช้เครื่องช่วยฟังอย่างเหมาะสมมีอัตราการเสื่อมของ ความเข้าใจภาษาและความจำช้าลงอย่างมีนัยสำคัญ เมื่อเทียบกับผู้ที่ไม่ได้รับการดูแลด้านการได้ยิน ในผู้ที่สูญเสียการได้ยินรุนแรง ประสาทหูเทียมสามารถช่วยคืนสัญญาณเสียง ทำให้การแยกแยะคำพูดและความจำใช้งานดีขึ้น โดยภายใน 6–12 เดือนหลังผ่าตัด มักพบการพัฒนาทั้งด้านการรู้คิดและการมีปฏิสัมพันธ์ทางสังคม
ในทางปฏิบัติ ลูกค้าหลายท่านเล่าว่า หลังเริ่มได้ยินชัดขึ้น พวกเขากลับไปสนทนากับครอบครัวได้มากขึ้น และ “สมองไม่ล้าเหมือนเดิม” ซึ่งสอดคล้องกับข้อมูลทางวิชาการว่าการคืนเสียงช่วยลดภาระของสมองในระยะยาว
4.2 ความสำคัญของการฟื้นฟูสมรรถภาพการได้ยิน (Auditory Rehabilitation) แม้เครื่องช่วยฟังจะช่วยเพิ่มความดังของเสียง แต่ ไม่สามารถย้อนการเปลี่ยนแปลงของสมองจากการขาดเสียงเป็นเวลานานได้ทั้งหมด หัวใจสำคัญของการฟื้นฟูสมรรถภาพการได้ยินคือการฝึกอย่างเป็นระบบ เพื่อเสริมความเชื่อมโยงระหว่างคอร์เทกซ์การได้ยินกับเครือข่ายภาษา ให้สมอง “เรียนรู้การฟังอย่างมีประสิทธิภาพ” อีกครั้ง
งานวิจัยชี้ว่าการฝึกการได้ยินและการฝึกเข้าใจคำพูด สามารถช่วยเพิ่มความสามารถในการจำแนกเสียง ความจำใช้งาน และสมาธิ พร้อมทั้งลดการพึ่งพาการชดเชยจากสมองส่วนหน้าในขณะฟัง ซึ่งหมายความว่า ฟังได้นานขึ้น เหนื่อยน้อยลง และเข้าใจได้ดีขึ้น
หลักฐานภาพสมองยังพบว่า หลังการฝึกต่อเนื่องหลายสัปดาห์ถึงหลายเดือน ความเชื่อมโยงของสมองในบริเวณคอร์เทกซ์การได้ยิน รอยต่อขมับ–ข้างขม่อม และ anterior cingulate เพิ่มขึ้น สะท้อนว่าสมองยังมีความสามารถในการปรับตัวและฟื้นคืนเครือข่ายประสาทได้
ที่สำคัญ การฟื้นฟูสมรรถภาพการได้ยินไม่ได้ดูแลแค่ “หู” แต่ครอบคลุมถึง ความจำ อารมณ์ และความมั่นใจในการสื่อสาร หลักฐานทางคลินิกพบว่าการฝึกอย่างสม่ำเสมอช่วยลดความรู้สึกโดดเดี่ยว ลดความคับข้องใจในการพูดคุย และช่วยชะลอการเสื่อมด้านการรู้คิด ดังนั้น การฟื้นฟูสมรรถภาพการได้ยินควรถูกมองเป็นส่วนหลักของการดูแล ไม่ใช่เพียงขั้นตอนเสริมหลังใส่เครื่องช่วยฟัง
4.3 กลยุทธ์ป้องกันแบบหลายมิติ องค์การอนามัยโลก (WHO) และรายงาน Lancet Commission จัดให้การสูญเสียการได้ยินเป็น ปัจจัยเสี่ยงที่สามารถแก้ไขได้ โดยแนะนำให้ผู้สูงอายุ ตรวจการได้ยินอย่างสม่ำเสมอ, ดูแลและแก้ไขปัญหาการได้ยินตั้งแต่ระยะแรก, ควบคุมโรคเรื้อรัง เช่น เบาหวาน ความดัน และรักษาการมีปฏิสัมพันธ์ทางสังคม แนวทางเหล่านี้ไม่ได้ช่วยเฉพาะการได้ยิน แต่ช่วยปกป้องสุขภาพสมองในระยะยาว
ศักยภาพของสมองในการฟื้นคืน (Neuroplasticity & Regeneration)
ระบบการได้ยินมีความยืดหยุ่นของระบบประสาทสูง แม้ในวัยผู้ใหญ่ สมองยังสามารถปรับโครงสร้างและการทำงานตามการกระตุ้นและการเรียนรู้ได้ การขาดเสียงเป็นเวลานานอาจทำให้เครือข่ายการฟังอ่อนลง หรือถูกหน้าที่อื่นเข้ามาแทนที่บางส่วน แต่หากเริ่มกระตุ้นเสียงและฝึกอย่างเหมาะสมตั้งแต่เนิ่น ๆ การเปลี่ยนแปลงเหล่านี้ ยังสามารถฟื้นกลับได้บางส่วน
งานวิจัยระดับเซลล์พบว่า ปัจจัยการเจริญเติบโตของระบบประสาท เช่น NGF, BDNF และ IGF-1 มีบทบาทสำคัญต่อการซ่อมแซมเส้นประสาทการได้ยิน และการงอกใหม่ของเซลล์ประสาท ขณะเดียวกัน เทคโนโลยีใหม่ เช่น เซลล์ต้นกำเนิดและเอ็กโซโซม กำลังเปิดโอกาสให้การรักษาในอนาคตไม่ใช่เพียง “ชดเชยเสียง” แต่เป็นการ สนับสนุนการฟื้นคืนของระบบประสาทจริง ๆ
มุมมองอนาคต: จากการชดเชย สู่การฟื้นคืน
ปัจจุบันเวชศาสตร์การได้ยินกำลังก้าวจากการใช้เครื่องมือช่วยฟังเพียงอย่างเดียว ไปสู่แนวคิดการผสาน อุปกรณ์ ร่วมกับ การฟื้นฟู และ การรักษาเชิงชีวภาพ งานวิจัยทางคลินิกในหลายประเทศเริ่มแสดงให้เห็นว่า การผสานเทคโนโลยีกับการดูแลเชิงฟื้นคืน อาจช่วยรักษาทั้งการได้ยิน ความจำ และคุณภาพชีวิตในระยะยาว
ในอนาคต การดูแลการได้ยินอาจไม่ใช่แค่ “ได้ยินชัดขึ้น” แต่หมายถึง การช่วยให้สมองทำงานได้นานขึ้น และใช้ชีวิตได้อย่างมีคุณภาพมากขึ้น

5. กลยุทธ์เชิงนโยบายและการผลักดันทางคลินิก
การผลักดัน “สุขภาพการได้ยิน” ควบคู่ “การป้องกันสมองเสื่อม” ไม่ใช่เรื่องการแพทย์อย่างเดียว แต่เป็นประเด็นสาธารณสุขและนวัตกรรมระบบบริการด้วย สำหรับ ประเทศไทย ควรวางยุทธศาสตร์ระยะยาว 4 ด้าน ได้แก่ “คัดกรองเร็ว–แทรกแซงทางคลินิก–ต่อยอดสู่นวัตกรรม/อุตสาหกรรม–ขยายสู่ชุมชน”
5.1 นโยบายและระบบสุขภาพ: เน้น “ป้องกันก่อนเกิดปัญหา” ภาครัฐสามารถผสานระบบประกันสุขภาพและการดูแลระยะยาว เพื่อให้ผู้มีอายุ 50 ปีขึ้นไปเข้าถึง การตรวจการได้ยินเป็นประจำ การสนับสนุนเครื่องช่วยฟัง และการฟื้นฟูสมรรถภาพการได้ยินอย่างต่อเนื่อง
จากประสบการณ์ในประเทศอังกฤษและสหรัฐฯ พบว่า การมีระบบติดตามการใช้เครื่องช่วยฟัง มีความสำคัญมาก เพราะเครื่องจะช่วยได้จริงก็ต่อเมื่อมีการใช้งานอย่างสม่ำเสมอ ควบคู่กับการฝึกการฟัง ในระดับชุมชน สามารถจัดตั้ง “จุดดูแลการได้ยิน” ที่ให้บริการครบวงจร ตั้งแต่ตรวจการได้ยิน ปรับเครื่อง ฝึกการฟัง ไปจนถึงการคัดกรองภาวะสมองเสื่อม ช่วยให้ผู้สูงอายุเข้าถึงบริการได้ง่ายขึ้น โดยไม่ต้องเดินทางไกล
5.2 การผลักดันทางคลินิก: ดูแลแบบสหสาขาและเฉพาะบุคคล ในทางการแพทย์ การดูแลการได้ยินที่เชื่อมโยงกับสมองควรอาศัยทีมสหสาขา เช่น แพทย์หูคอจมูก นักแก้ไขการได้ยิน นักบำบัดภาษา แพทย์ระบบประสาท และนักจิตวิทยา เพื่อจัดตั้งคลินิกแบบ “การได้ยิน–การรู้คิด” ตัวอย่างเช่น ผู้สูงอายุที่ใส่เครื่องช่วยฟัง แต่ยังรู้สึกฟังไม่เข้าใจในที่มีเสียงรบกวน อาจไม่ได้มีปัญหาที่เครื่องเพียงอย่างเดียว แต่สมองยังต้องการการฝึกการฟังเพิ่มเติม
การใช้ข้อมูลการได้ยินดิจิทัล ภาพสมอง และเทคโนโลยี AI ช่วยให้สามารถวางแผนฟื้นฟูที่เหมาะกับแต่ละบุคคล รวมถึงการปรับเครื่องจากระยะไกล ช่วยเพิ่มโอกาสการเข้าถึงบริการในพื้นที่ห่างไกลหรือศูนย์ดูแลผู้สูงอายุ
5.3 นวัตกรรมและความร่วมมือภาคอุตสาหกรรม: สร้างระบบนิเวศสุขภาพการได้ยิน มีศักยภาพครบถ้วน ตั้งแต่การผลิตเครื่องช่วยฟัง เทคโนโลยีเสียงอัจฉริยะ งานวิจัยทางคลินิก ไปจนถึงเวชศาสตร์ฟื้นคืน การสร้างเครือข่ายความร่วมมือระหว่างมหาวิทยาลัย โรงพยาบาล และภาคเอกชน จะช่วยเร่งการพัฒนาเทคโนโลยีใหม่ ๆ ในอนาคต เครื่องช่วยฟังอาจไม่ได้ทำหน้าที่แค่ “ขยายเสียง” แต่เป็นส่วนหนึ่งของระบบดูแลสมอง ที่เชื่อมต่อการฟื้นฟู การดูแลโภชนาการ และสุขภาพดิจิทัลเข้าด้วยกัน
5.4 ชุมชนและการให้ความรู้: เสริมพลังให้ประชาชนดูแลตนเอง การให้ความรู้แก่ประชาชนเป็นหัวใจสำคัญ ไม่ว่าจะเป็น ความเข้าใจว่า “การได้ยินเสื่อมไม่ใช่เรื่องธรรมดาที่ต้องยอมรับ” การใช้เครื่องช่วยฟังอย่างถูกต้อง และการฝึกการฟังหลังใส่เครื่อง ในโรงเรียนและที่ทำงาน ควรส่งเสริมสภาพแวดล้อมที่เป็นมิตรต่อการได้ยิน เช่น ลดเสียงดัง ตรวจการได้ยินเป็นระยะ สำหรับผู้สูงอายุ กิจกรรมชุมชน การฝึกออนไลน์ และการมีเพื่อนพูดคุย ช่วยลดความโดดเดี่ยว ซึ่งเป็นปัจจัยสำคัญที่เกี่ยวข้องกับภาวะสมองเสื่อม
บทสรุป เมื่อการกำหนดนโยบาย การแพทย์ และนวัตกรรมเดินไปในทิศทางเดียวกัน เราจะสามารถสร้างระบบดูแลที่ครอบคลุมตั้งแต่ “ได้ยินชัดขึ้น – เข้าใจดีขึ้น – ใช้ชีวิตได้ยาวนาน และจดจำได้ยาวนานขึ้น” นี่คือเป้าหมายของการดูแลสุขภาพการได้ยินในยุคใหม่ ที่มองไกลกว่าหู ไปถึงสมองและคุณภาพชีวิตทั้งชีวิต
6. ความท้าทายและโอกาสของประเทศไทย
จากข้อมูลการคัดกรองในชุมชน พบว่าผู้สูงอายุอายุ 65 ปีขึ้นไปในไทยมีภาวะการสูญเสียการได้ยินในระดับที่กระทบต่อการใช้ชีวิตประจำวันสูงถึงประมาณ 40% สะท้อนว่าปัญหาการได้ยินเป็นหนึ่งในประเด็นสุขภาพที่พบบ่อยในวัยสูงอายุ แม้ยังไม่มีข้อมูลระดับประเทศที่ชัดเจนเกี่ยวกับอัตราการใส่เครื่องช่วยฟัง แต่ช่องว่างสำคัญยังคงอยู่ ทั้งในด้านการเข้าถึงอุปกรณ์ การเชื่อมโยงกับระบบการแพทย์ และการติดตามฟื้นฟูอย่างต่อเนื่อง
งานวิจัยในช่วงหลังยังพบว่า มลพิษทางอากาศ มีความสัมพันธ์กับทั้งการสูญเสียการได้ยินชนิดประสาทรับเสียง และความเสี่ยงของภาวะสมองเสื่อม สิ่งนี้สะท้อนว่า การดูแลการได้ยินไม่ควรจำกัดอยู่แค่การรักษาเมื่อมีปัญหาแล้ว แต่ควรขยายไปสู่แนวคิด การป้องกันและส่งเสริมสุขภาพตั้งแต่เนิ่น ๆ
การเปลี่ยนผ่านของอุตสาหกรรมเครื่องช่วยฟัง: จาก “อุปกรณ์” สู่ “ระบบดูแลสุขภาพ”
ในช่วงไม่กี่ปีที่ผ่านมา อุตสาหกรรมเครื่องช่วยฟังของไทยเริ่มเปลี่ยนจากการจำหน่ายแบบดั้งเดิม ไปสู่การดูแลแบบ อัจฉริยะ เชื่อมต่อคลาวด์ และทำงานร่วมกับระบบคลินิก แบรนด์ท้องถิ่นหลายแห่งพัฒนาระบบครบวงจร ตั้งแต่การออกแบบผลิตภัณฑ์ การทดสอบเสียง ไปจนถึงการปรับจูนและติดตามผลจากระยะไกล รวมถึงการนำบริการตรวจการได้ยินและให้คำปรึกษาออกสู่ชุมชน
ตัวอย่างเช่น ผู้สูงอายุที่ตรวจพบการได้ยินลดลง สามารถเริ่มจากการตรวจในชุมชน จากนั้นรับคำแนะนำ ใส่เครื่องช่วยฟัง และติดตามผลผ่านระบบดิจิทัล โดยไม่ต้องเดินทางเข้าโรงพยาบาลบ่อยครั้ง แนวทางนี้เป็นรากฐานสำคัญของแนวคิด “การดูแลการได้ยินใกล้บ้าน” ที่ช่วยเพิ่มโอกาสในการดูแลต่อเนื่องจริง
การดูแลแบบบูรณาการ: ป้องกัน–ชดเชย–ซ่อมแซม
หากนำความก้าวหน้าของเครื่องช่วยฟังอัจฉริยะ มาผสานกับงานวิจัยด้านเวชศาสตร์ฟื้นคืน เช่น การซ่อมแซมเซลล์หูชั้นใน และเสริมด้วยโภชนาการที่ช่วยปกป้องระบบประสาท จะสามารถพัฒนาโมเดลการดูแลแบบครบวงจร ได้แก่
แนวคิดนี้ช่วยให้การดูแลผู้สูงอายุไม่หยุดอยู่แค่ “ได้ยินเสียงดังขึ้น” แต่ก้าวไปสู่การรักษาคุณภาพชีวิตในระยะยาว
การได้ยิน = พื้นฐานของสมอง อารมณ์ และความสัมพันธ์
สุขภาพการได้ยินไม่ได้เกี่ยวข้องเฉพาะการฟังเสียง แต่เป็นรากฐานของ ความจำ การคิด การควบคุมอารมณ์ และการสื่อสารกับผู้อื่น มีหลักฐานชัดเจนว่า การสูญเสียการได้ยินเป็นหนึ่งในปัจจัยเสี่ยงของภาวะสมองเสื่อมที่สามารถปรับแก้ได้ และการเริ่มดูแลตั้งแต่ระยะต้น ด้วยเครื่องช่วยฟังและการฝึกการฟัง สามารถช่วย ชะลอการเสื่อมของการรับรู้ ได้อย่างมีนัยสำคัญ
ในอนาคต เวชศาสตร์การได้ยินจะมุ่งไปสู่การดูแลแบบบูรณาการ ตั้งแต่ การปกป้อง – การซ่อมแซม – การฟื้นคืน – การสร้างใหม่ โดยผสานเทคโนโลยี เครื่องมือแพทย์ การฝึกสมอง และการดูแลสุขภาพองค์รวมเข้าด้วยกัน
มุมมองสู่อนาคต
ด้วยศักยภาพด้านงานวิจัยทางคลินิกและอุตสาหกรรมไทยถูกมองว่าเป็นหนึ่งในประเทศที่มีโอกาสก้าวขึ้นเป็นศูนย์กลางระดับภูมิภาคด้าน “สุขภาพการได้ยินและความยืนยาวของการรับรู้ (Auditory–Cognitive Longevity)” นี่ไม่ใช่เพียงเรื่องของการได้ยินดีขึ้น แต่คือการช่วยให้ผู้สูงอายุ ใช้ชีวิตได้อย่างมีคุณภาพ จดจำได้ยาวนาน และเชื่อมโยงกับสังคมได้ต่อเนื่อง

เครื่องช่วยฟังยี่ห้อไหนดี? เราแนะนำว่าควรลองฟังเครื่องช่วยฟังแบรนด์ระดับโลกอย่าง Signia
หากคุณเคยเจอปัญหาแบตเตอรี่เครื่องช่วยฟังหมดกลางวัน หรือกังวลว่าจะต้องหาที่ชาร์จไฟตลอดเวลา
เครื่องช่วยฟังแบบชาร์จไฟได้ เป็นเทคโนโลยีที่ใช้ง่ายและสะดวกสำหรับผู้สูงอายุ เช่น Signia Pure C&G AX
เราใช้คุกกี้เพื่อพัฒนาประสิทธิภาพ และประสบการณ์ที่ดีในการใช้เว็บไซต์ของคุณ คุณสามารถศึกษารายละเอียดได้ที่ นโยบายความเป็นส่วนตัว และสามารถจัดการความเป็นส่วนตัวเองได้ของคุณได้เองโดยคลิกที่ ตั้งค่า
คุณสามารถเลือกการตั้งค่าคุกกี้โดยเปิด/ปิด คุกกี้ในแต่ละประเภทได้ตามความต้องการ ยกเว้น คุกกี้ที่จำเป็น
ยอมรับทั้งหมด